唯一擁有三大實驗室

胚胎實驗室
國際一流胚胎實驗室認證
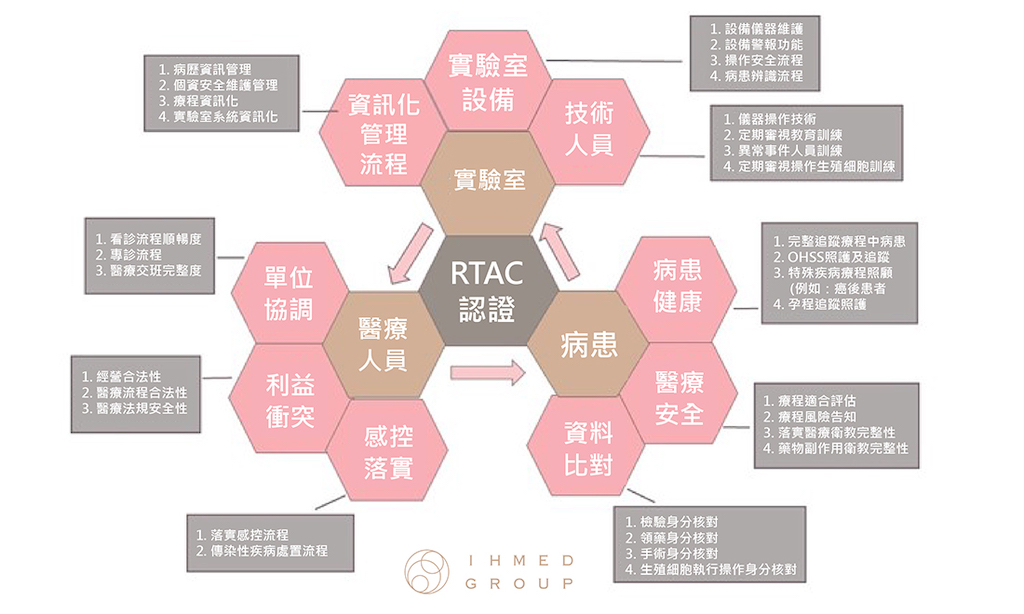
愛群通過與世界頂尖大學附設生殖中心同樣國際一流胚胎實驗室的等級認證,全亞洲僅37家生殖中心通過最具公信力的澳洲Reproductive Technology Accreditation Committee國際生殖醫學認證(簡稱RTAC認證)。在台灣,愛群是唯一通過RTAC認證的生殖醫學中心,提供病患最完善的醫療照護。

免疫實驗室

基因實驗室
QPGT-A
速效基因技術,2星期優化至6hr。
PGT-A plus
增加多確認7百多種先天遺傳病風險
NPTG-A
不做切片,完整保護胚胎!
direct PGT-M
台灣唯一技術,不用探針,減少取卵次數,精選優良胚胎。

RTAC認證以醫療為一團隊的概念,團隊中包含三大核心,核心相互影響,密不可分。
RTAC認證三大核心:
- 實驗室:實驗設備及流程、人員技術及品管、資訊管理流程
- 醫療諮詢人員:感控流程、單位協調、利益衝突
- 病患:病患健康、醫療安全、資料比對

國際ICSI認證-為創造生命突破自我 獲國際ICSI認證心路歷程
愛群胚胎師Holly榮獲美國EMBCOL(The American College of Embryology)針對 ICSI(單一精蟲顯微注射)精準熟練度的證書
單一精子顯微注射(ICSI)與數位放大式單一精子顯微注射(IMSI)
數位放大式單一精子顯微注射(IMSI)是以數位方式將選定之單一精子放大6000倍以上來觀察精子的型態,與傳統式高倍光學顯微鏡放大400倍相較下,更可以清楚地選擇精子細胞核、頭部與表面型態皆正常之精子進行「單一精子顯微注射」,清楚地看出精子細部缺損,達到選擇品質最好的精子。從2003年Bartoov 等人(1)利用此方式選出精蟲頭部空泡較少 (vacuole <4%)、頂體(acrosome)、粒線體(mitochondria) 、精蟲頸部及尾部都正常的精蟲來進行顯微注射。受精後發現得到較高的優良胚胎率、著床率以及懷孕率,並且會降低流產率.但是有部分研究顯示IMSI 與ICSI 相較下懷孕率並無明顯不同(例如Oliveira等人,2011年之研究結果(2)),最近於2020年Danielle 等人表於Cochrane Libery 期刊(3)較具公信力的系統性回顧論文中指出,在常規情況下使用IMSI 相較於ICSI,主要結果並無法定論 IMSI 是否能提高活產率(風險比 (RR) 1.11,95% 置信區間 (CI) 0.89 至 1.39;5 項研究,929 對夫婦;I² = 1%),每對夫婦的流產率(RR 1.07, 95% CI 0.78 至 1.48;10 項研究,2297 對夫婦;I² = 0%,極低質量證據)和每次妊娠的流產率(RR 0.90,95% CI 0.68 至 1.20;10 項研究,783 對夫婦;I² = 0%,非常低質量的證據)。研究結果也不確定 IMSI 是否能提高臨床妊娠率(RR 1.23,95% CI 1.11 至 1.37;13 項研究,2775 對夫婦;I² = 47%,極低質量證據)。雖然此研究納入條件並非特定男性不孕族群,但是就其他可信的研究報告指出, 對於嚴重精子異常、傳統顯微注射後受精或反覆性著床失敗、胚胎發育停滯或品質不良,採用IMSI對於臨床懷孕率及降低流產率是有明顯助益的。
此外,要施行數位放大式單一精子顯微注射(IMSI),必須具備額外相關顯微鏡及攝影設備軟體,所用之耗材與傳統光學式是不同的。以往傳統式單一精子顯微注射(ICSI)是直接由光學顯微鏡放大400倍下一邊觀察一邊尋找活動力及型態正常的單一精子,捕捉後注射到卵子中,但若要在放大6000倍的情況下觀察精子,並將選定最頂級的精子挑選出來是不容易的,除了實驗室人員的技術純熟度外,挑選精子所耗費時間增加,會使精子曝露培養環境外時間太久而降低活動力, 卵子等候授精時間延長也會增加受精異常的風險,愛群胚胎實驗室不惜耗費鉅資,以AI輔助人工選精,精液檢體於光學顯微鏡下由AI標定型態及活動力正常的精子,再由人工於高倍率顯微鏡頭及數位放大儀器下篩選AI標定後的精子,進而省下人工挑選精子所耗費時間及提高受精率。
胚胎膠水如何促進胚胎著床
胚胎要能著床於子宮,包含許多複雜的機制。胚胎膠水能幫助胚胎著床於子宮內,有幾種可能的原因:
EmbryoGlue 是一高黏稠度的液體。當伴隨胚胎一起進入到同樣高黏稠度的子宮液內,使得胚胎更容易適應子宮內的環境而無緊迫。玻尿酸已證實能增加細胞與細胞間的黏合度、細胞與間質的黏合度,這些作用將有利於胚胎著床初期,胚胎與子宮內膜的黏合。玻尿酸接受體 CD44分子,是一種細胞表面黏合糖蛋白分子,胚胎發育過程中從卵子到囊胚期細胞膜上皆有CD44分子;值得注意的是,人類子宮內膜在排卵後6-12天,CD44分子大量表現,暗示CD44分子可能參與著床過程。玻尿酸藉由與表皮生長因子EGF31的交互作用以促進血管新生成作用,而EGF已被證實對胚胎著床有刺激的效果。玻尿酸具有很高的保水性,而胚胎著床早期須攝入大量水分子,玻尿酸因具有高度結合水分子的能力,從而有利於胚胎早期著床的過程。EmbryGlue 調節跟胚胎著床有關基因的表現,最新一期發表在「不孕」期刊, Buck教授領導的研究團隊,從分子基因角度探討玻尿酸如何增進胚胎著床;這篇研究主要目的是探討富含玻尿酸培養液- EmbryoGlue對胚胎基因表現的影響及胚胎對子宮內膜附著的影響。研究發現 EmbryoGlue能明顯增進基因 MMP9及 MYD88的表現,MMP9基因可轉譯成一種蛋白質,與細胞外基質降解有關;而由MYD88基因轉譯的蛋白質則引發一連串下游訊息傳遞,最終產生抗發炎細胞因子;這些反應皆有利於營造適合著床的環境,因此說明了使用EmbryoGlue伴隨胚胎一起植入子宮為何能增進懷孕率可能原因。
紡錘體鏡辨識技術Spindle View
單一精蟲顯微注射+紡錘體鏡辨識技術,大幅提升受精率。傳統單一精蟲顯微注射ICSI只使用極體來定位,大部分會定位在十二或六點鐘方向,而正常情況下紡錘體基本上會在極體周圍,而偏偏部分卵子的紡錘體就是不聽話,會有移位的現象,倘若移位至三點鐘方向,也就是我們精蟲注入的位置,這個時候我們就會傷及紡錘體,導致受精失敗,若這時我們利用偏光鏡直接定位紡錘體,我們就能百分之百確保紡錘體不受到任何傷害,進而提升受精率。
雷射輔助孵化LAH
當卵子與精子體外受精為受精卵並進一步分裂為胚胎,此時胚胎細胞是包在一層透明帶內,當胚胎植入子宮要著床前,胚胎的透明帶會破裂並從透明帶孵化出來,進而在子宮內膜著床。在某些情况下,透明帶太厚太硬將會造成胚胎自然孵出的困難,因此,利用人為的方式,在施行胚胎植入之前,在胚胎的透明帶上以雷射精準打個小孔或切開一條細縫,幫助胚胎孵化進而提高著床率的方式,即稱為雷射輔助孵化(人工助孵 Assisted Hatching, AH)。
人工輔助受精Ca2+
自從1992年成功引進單一精蟲顯微注射術(ICSI)以來,對於精蟲數量稀少, 甚至無精症的試管嬰兒患者,乃是一大福音; 經由睪丸/副睪丸取得的少量精蟲,以顯微注射方式讓成熟卵子成功受精。目前這項技術已廣泛運用在試管嬰兒療程 ,受精率大約在70%-90%之間;但是仍有少數患者,即使以單一精蟲顯微注射術,受精率仍低於30% ,甚至不受精 。正常的「受精作用」有賴卵子與精子之間的交互作用,當精子進入到卵子, 精子必須釋出所謂的「卵活化因子」到卵細胞質內,並使得卵細胞質內貯存的鈣離子以「波動狀」方式釋出,完成受精作用。許多的研究報告指出,精子缺少卵活化因子,即便以顯微注射術將精子送入到卵細胞 ,仍有可能因無法活化卵子而導致受精失敗。由於精蟲無法事先得知是否缺少卵活化因子,又為了避免受精失敗,因此以人為方式誘導卵子活化,似乎成為可行的方法。一般而言,活化卵子的方法分為兩類 ;一是低電流刺激 ,另一類則採用化學誘導方式,其中又以化學誘導方式最為常用;其原理乃是利用一種名為鈣離子載體(Calcium ionophore)化合物,可刺激卵子將鈣離子以波動狀方式釋出,就如同正常受精作用 ,藉以活化卵子,進而完成受精作用。臨床上報告證實,人工輔助受精鈣離子載體,確實能活化卵子,並提高顯微注射後卵子的受精率; 因此,對於前次ICSI,受精率差或受精失敗的患者,應用人工輔助受精術將能提高卵子受精率 ,對於試管嬰兒且需要做單一精蟲顯微受精術的患者將有更大的助益。
玻璃化冷凍
現在的冷凍技術已可用在冷凍保存精子、卵子和不同時期的胚胎,尤其是玻璃化冷凍技術(Vitrification),其不僅已獲得人工生殖醫學界廣泛的認可,並漸漸取代傳統慢速冷凍法,而成為冷凍技術的最佳選擇。有別於慢速冷凍法在降溫的冷凍過程中會形成冰晶,進而造成細胞的傷害,玻璃化冷凍以極少量體積(<0.1μl)的冷凍保存液與快速的降溫速率(>20,000℃/min),使細胞呈現黏稠、不形成結晶的玻璃化狀態,有效降低因為冷凍過程容易產生冰晶與冰凍傷害。玻璃化冷凍技術的程序簡單、操作容易、不需昂貴之設備,細胞冷凍保存的效率佳,且因其冷凍解凍速率較快(2438-2550oC/min),可以減少及防止結晶出現而造成細胞之傷害,存活率相對而言較為理想。